胎児からの生命介入
それ以前の妊娠23週目から、妊婦N.T.H(タインホア)の胎児は、心臓と肺を圧迫し、急速に胎児浮腫、心不全を引き起こし、生命を直接脅かす可能性のある危険な病状である両側の胸膜滲出液を発症していることが判明しました。
32週目になると、病気は全身性胎児浮腫、羊水過多の症状を伴って重症化しました。子供を失う危険に直面して、胎児医学センター(中央産婦人科病院)の医師は協議し、子宮腔内に胸膜ドレナージシャントを挿入する技術を実施することを決定しました。
介入後、体液量は著しく減少し、胎児の状態は徐々に安定しました。妊娠期間は日々延長され、胎児の肺が発育し、出生前に呼吸機能を完成させるのに役立つ重要な要素となりました。
夜明け時の「作戦」
3月23日午前3時頃、妊娠36週目の妊婦が自宅で突然破水しました。
情報を受け取るとすぐに、胎児医学センターの医師チームが病院に駆けつけ、緊急手術の準備をしました。新生児蘇生法も開始され、マスク、バッグ、気管内チューブ、人工呼吸器などの設備が整っており、生まれた直後に赤ちゃんを最大限にサポートする準備ができています。
赤ちゃんが母親のお腹から運び出されると、明確で力強い泣き声が響き渡ります。赤ちゃんの体重は3,400gで、自力でよく呼吸しています。これは、肺が呼吸機能を十分に引き受けている兆候です。
特筆すべきは、以前に準備されたすべての集中治療計画は使用する必要がなかったことです。これは、タイムリーな胎児介入プロセスからの肯定的な結果として評価されています。
背中の2つの小さなシャント(ドレナージシステム)0の「小さな翼」0はまだそこにあり、赤ちゃんの特別な旅、つまり母親のお腹の中から生命を維持する旅を記しています。
ド・トゥアン・ダット博士(胎児医学センター所長)は、重度の胸水の場合、以前は生まれた子供は呼吸不全の状態に陥り、積極的な蘇生が必要で、人生の最初から気管挿管が必要になることさえあったと述べています。
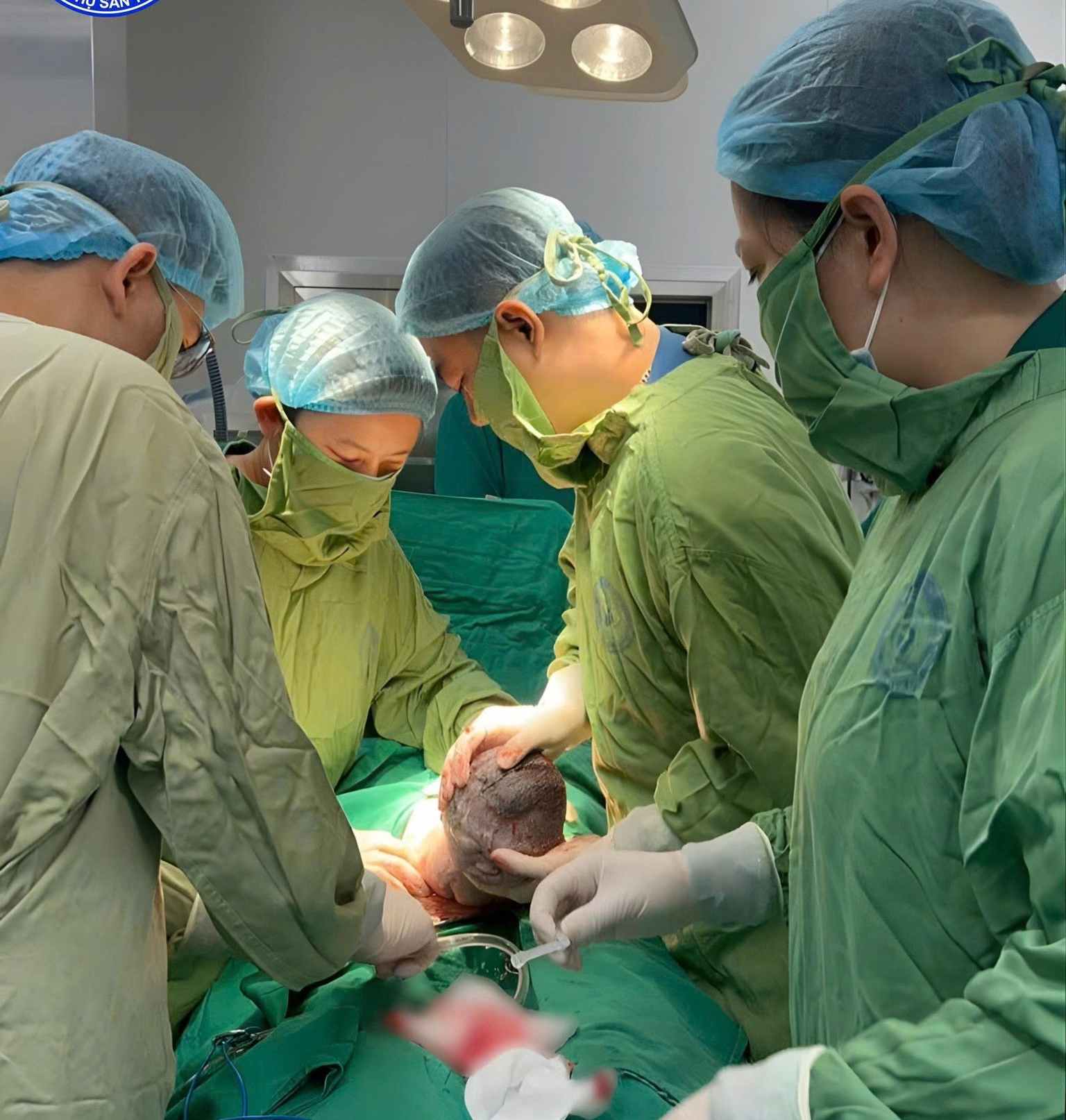
しかし、胎児内にドレナージを挿入する介入は、体液量をほぼ完全に減らし、肺の発達を促進するのに役立ちました。そのおかげで、赤ちゃんは出産直後に自然に呼吸して大声で泣くことができます。
出産後、赤ちゃんは経過観察と治療を継続するために新生児センターに移送されました。詳細な検査の結果、赤ちゃんは胸膜栄養過多症(以前の過多症の原因)と診断され、適切なプロトコルに従って治療を受けています。











